Masque d’apnée du sommeil : tout savoir sur les effets secondaires
Le masque pour l’apnée du sommeil et ses effets secondaires sont au cœur de cet article. Si le traitement de l’apnée du sommeil par masque CPAP est souvent efficace, il peut aussi avoir des répercussions indésirables pour les patients. Ce dispositif peut provoquer une gêne respiratoire, une sécheresse nasale et buccale, des maux de ventre et des ballonnements. Il existe des alternatives de soins, plus ou moins efficaces.
Cet article vous délivre quelques informations sur le traitement de l’apnée du sommeil par Pression Positive Continue (PPC). Vous pourrez ainsi prendre les mesures nécessaires pour que son impact sur votre sommeil et votre bien-être général reste positif.
Un masque d’apnée du sommeil, c’est quoi ?
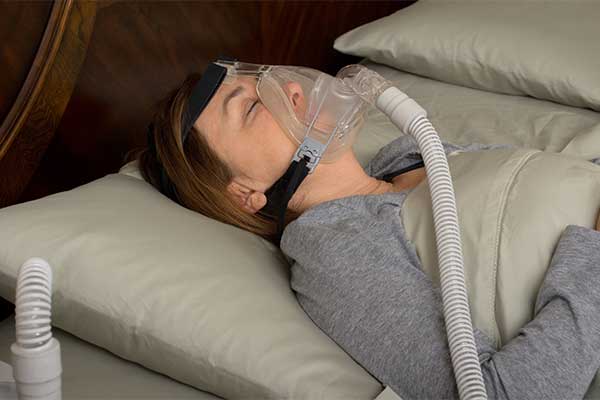
L’utilisation d’un appareil de CPAP
Pour les personnes souffrant de syndrome d’apnée obstructive du sommeil, l’utilisation d’un appareil de CPAP ou Continuous Positive Airway Pressure, est généralement recommandée. Le relâchement des muscles est normal pendant notre sommeil. Dans le cadre du syndrome d’apnée du sommeil, cette détente aboutit à un affaissement des voies respiratoires. Ce collapsus entraîne des arrêts de la respiration. L’organisme déclenche alors un réveil brusque, qui provoque une augmentation des pulsations cardiaques. Le sommeil est haché, agité. La personne souffre d’une fatigue permanente. Elle peut également présenter des complications cardiaques telles que l’infarctus du myocarde ou l’hypertension artérielle en raison de ce sommeil détérioré par l’apnée obstructive.
Actuellement, la thérapie par pression positive continue (PPC) permet d’améliorer les conditions de vie des patients atteints d’apnée. Ce traitement implique l’utilisation d’un masque spécifique ou CPAP, qui fournit une ventilation nocturne et assiste la respiration du dormeur. Cet appareil maintient les voies respiratoires ouvertes, notamment le pharynx. Le corps est mieux oxygéné. Différents types de masques sont disponibles sur le marché :
- Nasaux ;
- Naso-buccaux ;
- Narinaires ;
- Sous-narinaires.
Ils offrent différentes options en termes de taille, de confort et de mode de respiration. Bien utilisé, la machine de CPAP peut être très bénéfique pour les personnes souffrant d’arrêts respiratoires nocturnes. Elle peut améliorer la qualité de sommeil et réduire les ronflements et l’hypertension artérielle causés par l’apnée. Cependant, nombre de personnes ont du mal à la supporter malgré son intérêt. Par ailleurs, elle peut être à l’origine d’effets secondaires tels que des maux de tête, des démangeaisons ou des irritations de la peau.
Les bénéfices de la ventilation en pression positive continue (PPC)
La ventilation en pression positive continue maintient une pression constante d’air dans les voies respiratoires supérieures. Cette pression maintient l’ouverture des voies respiratoires, en écartant les parois du pharynx. Elle empêche le blocage des voies aériennes supérieures. Les personnes qui utilisent la PPC peuvent ressentir une amélioration immédiate de la qualité de leur sommeil.
- Les apnées, répétitions de pauses respiratoires totales et les hypopnées, baisse du flux respiratoire sont considérablement réduites.
- Les ronflements sont souvent complètement éliminés.
- Le sommeil devient plus profond et réparateur.
- Cela se traduit par une diminution de la somnolence diurne et une amélioration de la vigilance en journée.
- L’état dépressif s’amenuise en même temps que s’améliore l’humeur.
- Les risques d’accidents du travail et de la route diminuent.
- La santé des patients s’améliore. Les facteurs de risques cardiovasculaires et de diabète décroissent.
4 effets secondaires d’un masque d’apnée du sommeil

Le traitement de l’apnée du sommeil par masque CPAP est généralement efficace, mais il peut aussi causer des effets secondaires gênants pour les patients. Voici 4 répercussions inconfortables liées à l’utilisation d’un masque d’apnée du sommeil et quelques recommandations pour les limiter.
1- Un traitement médical envahissant pour le sommeil
Le traitement médical invasif de l’apnée du sommeil peut être source de gêne et de désagréments pour les patients. L’utilisation d’un masque CPAP pour la ventilation en pression positive continue peut rendre la respiration difficile et inconfortable pour certaines personnes. Le fait de devoir expirer contre un air insufflé en continu en perturbe plus d’une. Certains patients éprouvent une sensation de dépression respiratoire.
Par ailleurs, s’imaginer devoir dormir tout le reste de sa vie avec ce type d’équipement, décourage, rebute, voire cause de l’anxiété. En plus de l’inconfort occasionné par le masque sur le visage et pour expirer, ce dispositif n’est pas silencieux. Et le bruit émis, même si les avancées technologiques ont permis de considérablement le réduire, peut déranger le sommeil. Néanmoins, pour l’éventuel partenaire, ce bruit est souvent moins gênant que les ronflements qu’il permet de stopper. Ce n’est pas pour autant que ces conjoints soutiennent l’adoption d’un tel traitement dont l’intrusion dans la chambre à coucher peut angoisser.
2- Sècheresse du nez gênante
La sécheresse nasale est un problème régulièrement évoqué par les patients qui suivent une thérapie par CPAP pour leur apnée du sommeil. Ils expriment aussi parfois une sensation de nez bouché. Dans un premier temps, il est important de s’assurer que le masque est correctement attaché. La pression du CPAP doit aussi être correctement réglée, ni trop haute ni trop basse.
Cette sécheresse des muqueuses peut être causée par l’afflux renforcé d’air à travers le masque de CPAP. La pression constante d’air peut compliquer la respiration nasale et notamment l’expiration. Elle peut entraîner des saignements de nez. La capacité de la muqueuse nasale à agir comme une barrière de défense contre les agents pathogènes diminue. En conséquence, le risque d’infection des voies respiratoires s’accroît.
Pour prévenir ce dessèchement des muqueuses nasales, l’utilisation d’un humidificateur d’air est recommandée. Il peut être couplé à une tubulure chauffante, dont le système évite la formation de condensation à l’intérieur du tuyau, tout en assurant un bon niveau d’humidité. Par ailleurs, le remplacement du masque narinaire (tuyaux directement dans les narines) par un masque nasal (air envoyé sur le nez, sans couvrir la bouche), facial ou sous-narinaire peut réduire l’effet asséchant. Un décongestionnant nasal peut également être prescrit par le médecin pour soulager le patient.
3- Dessèchement de la bouche
Les utilisateurs de CPAP se plaignent aussi, pour certains, de sécheresse buccale. Cette sècheresse de la bouche, qui touche parfois le pharynx et le nez comme nous l’avons vu, est provoquée par le flux d’air envoyé par le dispositif. Soit le dormeur a l’habitude de dormir la bouche ouverte, soit l’appareillage déclenche ce besoin de prendre ou d’expirer l’air par la cavité buccale. Cette situation de sècheresse buccale vient perturber la flore bactérienne de la bouche et du pharynx. S’ensuivent une mauvaise haleine et une diminution des défenses immunitaires de ces régions. Pour pallier cette situation, il est préconisé :
- De vérifier le réglage de la pression de l’air ;
- De connecter un humidificateur d’air aux dispositifs récents de CPAP en s’assurant que le niveau d’humidification correspond aux besoins ;
- D’utiliser une tubulure chauffante ;
- De maintenir la bouche fermée à l’aide d’une mentonnière ou d’une prothèse ou de changer de type de masque.
L’air respiré par le nez est filtré, réchauffé et humidifié. C’est a priori plus sain que l’air froid et sec aspiré directement par la bouche. Il est donc d’autant plus important de la maintenir fermée pendant la nuit.
4- Risque de maux de ventre et ballonnements
Parmi les autres effets indésirables liés à l’usage d’un appareillage CPAP, les patients ont exprimé des maux de ventre et des ballonnements. Une partie de l’air insufflé par le dispositif pénètre en fait dans le tube digestif au lieu de circuler exclusivement dans les voies respiratoires. C’est généralement la conséquence d’une pression excessive dispensée par la machine.
La solution consiste à réduire la pression positive de l’air respiré. Néanmoins, il faut veiller à ne pas descendre sous la pression thérapeutique minimale requise. Sinon, l’appareillage ne servira plus à rien et les arrêts respiratoires nocturnes reprendront.
D’autres facteurs tels que l’hyperventilation, la respiration buccale, le rhume ou un nez bouché et une pression d’air insuffisante peuvent également entraîner des ballonnements lors de l’utilisation d’un masque de CPAP. La situation incite le dormeur à respirer par la bouche avec le risque d’avaler de l’air dans la partie digestive et de souffrir d’aérophagie. Si malgré le réglage de l’appareil, le problème persiste, un changement de modèle de masque CPAP et une position surélevée pour dormir résoudront peut-être le problème. Il est par ailleurs conseillé d’éviter de manger et boire tard en présence de tels symptômes.
Focus sur le cas du rappel des appareils respiratoires Philips
En juillet 2021, le géant néerlandais de l’électronique, Philips avait publié une notification de sécurité au sujet des risques liés à la dégradation de la mousse d’insonorisation de ces appareils CPAP.
1) Les effets secondaires de la mousse insonorisante de certains modèles CPAP Philips
En se désagrégeant, cette mousse libère des particules volatiles qui entrent dans les voies respiratoires des patients. Parmi les 300 000 signalements recueillis par l’Agence nationale de sécurité du médicament et des produits de santé, les symptômes suivants ont été relevés suite à une exposition à ces particules :
- Irritation de la peau, des yeux, des voies respiratoires ;
- Toux, asthme, pression thoracique ;
- Infection des sinus ;
- Maux de tête et vertiges ;
- Atteinte d’autres organes comme le foie, les reins ;
- Nausées, voire vomissements.
Dans la mise à jour d’octobre 2022 des risques identifiés, l’ANSM considère que les données fournies par Philips sont insuffisantes pour écarter toute conséquence cancérigène. Suite à des plaintes de patients, plusieurs investigations sont en cours pour savoir si leur cancer a été déclenché suite à l’exposition à ces particules.
2) Un remplacement d’appareils CPAP qui tardent et l’ouverture d’une enquête
Bien que les 370 000 appareils français, présentant un défaut de fabrication (fabriqués avant le 26 avril 2021), aient été rappelés :
- Leur remplacement a pris du retard ;
- Certains patients n’ont pas été informés des risques encourus.
En juin 2022, suite aux nombreux signalements d’utilisateurs et à 8 dépôts de plainte de patients (sans compter celles déposées en région), le pôle santé du parquet de Paris a ouvert une enquête préliminaire pour « mise en danger de la vie d’autrui », « tromperie aggravée » et « administration de substances nuisibles ».
Par ailleurs, en novembre 2022, France Info a révélé que Philips aurait continué d’utiliser cette mousse pour fabriquer ses respirateurs malgré les mises en garde du fabricant américain de mousse. Des documents à l’origine de ces révélations ont été remis aux magistrats en charge de l’enquête en cours, par un collectif d’avocats français, américains, italiens et autrichiens. L’enquête doit déterminer si un risque de cancer peut être associé ou non à l’utilisation de ces appareils Philips défectueux.
En accord avec les médecins, l’ANSM préconise de poursuivre l’usage de la CPAP en attendant son remplacement. Selon elle, les risques de santé encourus en cas de cessation du traitement sont plus élevés que ceux liés à l’exposition aux particules de la mousse d’insonorisation utilisée dans les appareils.
FAQ – Masque d’apnée du sommeil et effets secondaires
Quelle est la prise en charge d’un appareil de PPC ?
L’assurance maladie prend en charge, à hauteur de 60%, le traitement par PPC, pression positive continue. En fonction du contrat souscrit, la mutuelle peut rembourser les 40% restants. Il est nécessaire que le médecin fasse une demande d’entente préalable auprès de l’organisme de sécurité sociale, lors de la première prescription. Une fois cette entente établie, il faudra néanmoins la renouveler à chaque prescription. Le traitement est reconductible chaque année si les critères suivants sont remplis : utilisation minimale de 3 heures par nuit et efficacité constatée du dispositif.
Quand nettoyer le masque de CPAP ?
Pour éviter la multiplication de germes et la transmission d’agents pathogènes potentiellement dangereux, le nettoyage des masques s’effectue après chaque utilisation. Le plastique constitue un environnement propice à la croissance de germes et de bactéries. Pour éviter les risques d’inhalation de germes, il est crucial de bien suivre les instructions du fabricant pour nettoyer scrupuleusement le masque.
La pression positive continue, peut-elle occasionner des crises de panique ?
Les patients atteints d’apnée du sommeil et équipés de CPAP peuvent ressentir une certaine détresse respiratoire en raison de la respiration contrôlée par la pression positive. En effet, le dispositif de ventilation assiste la respiration, mais ne s’apparente pas à une respiration naturelle. Le patient doit expirer alors même qu’il reçoit un flux d’air dans les narines. Le ressenti est jugé pénible et très inconfortable par certains. Ils ont l’impression d’étouffer, d’autant plus avec ce corps étranger qui enserre une partie de leur visage. Cela peut générer une crise d’angoisse ou de panique.
C’est en acceptant le dispositif et ses bienfaits, ainsi qu’en se familiarisant avec le masque et l’appareil, que les patients réussissent souvent à se défaire de leurs angoisses. Pour certains récalcitrants, d’autres alternatives thérapeutiques sont possibles, même si parfois moins efficaces comme l’orthèse d’avancée mandibulaire. Par ailleurs, les essais se poursuivent pour pallier les apnées du sommeil avec des innovations qui font appel à la neurostimulation.
